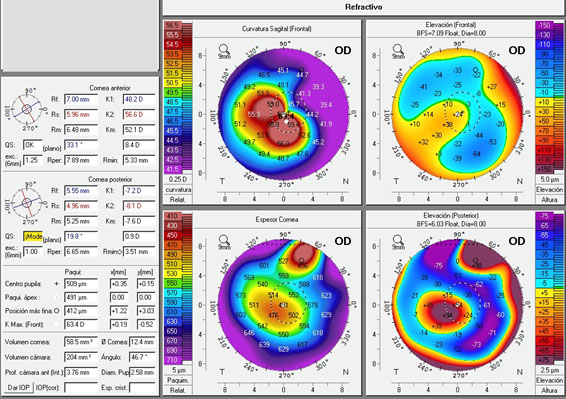
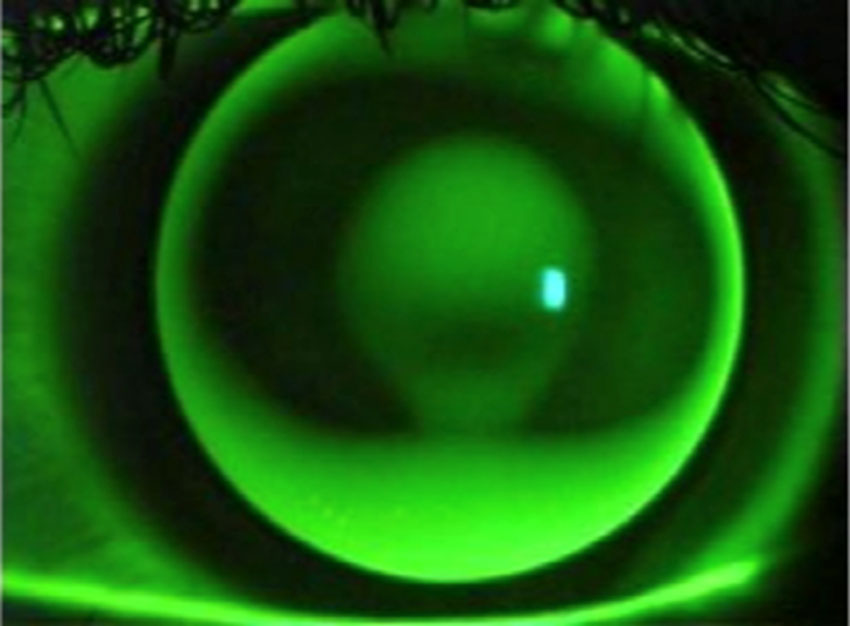
El queratocono es una enfermedad en la cual la córnea asume una superficie cónica como resultado de un trastorno bilateral, progresivo, de etiología probablemente multifactorial que afecta a su superficie, a su estructura y a su transparencia.
¿Cuándo aparece el queratocono? ¿Es frecuente?
No hay consenso sobre la prevalencia del queratocono en la población mundial. Se estima que la cifra oscila entre 4 y 108 personas de cada 100.000. No existe ningún estudio sobre su frecuencia en España, pero un estudio realizado sobre datos de la población de Vigo y Pontevedra (Galicia), valora que la prevalencia del queratocono en España sería aproximadamente de 181 casos por cada 100.000 habitantes, siendo el doble de frecuente en hombres que en mujeres.
El queratocono suele aparecer, aproximadamente, entre los 20 y los 40 años. En la actualidad muchos estudios se basan en una explicación hereditaria por la que un gen anormal de uno de los padres es capaz de causar la enfermedad, aunque el gen paralelo del otro progenitor sea normal. Aunque hoy en día todavía se define al queratocono como una enfermedad no inflamatoria, se han encontrado marcadores inflamatorios en la lágrima de pacientes con queratocono que sugieren un papel inmunológico en la patogénesis de la ectasia.
Su aparición también se asocia al frotamiento de los ojos, enfermedades atópicas, alergias y a la utilización de las lentes de contacto entre otras.
¿Cuáles son los signos y los síntomas del queratocono?
Dependiendo del estadio de la enfermedad, el paciente puede no tener síntomas si se encuentra en una etapa inicial. En etapas más avanzadas se produce una distorsión significativa de la visión dando lugar a una reducción de la agudeza visual.
Los signos más característicos incluyen:
- Disminución de la agudeza visual sobre todo de lejos debido a un aumento de la miopía y del astigmatismo irregular característicos de esta enfermedad.
- Aumento de las aberraciones ópticas afectando a la calidad visual y distorsionando la imagen.
Los signos clínicos más frecuentes dependiendo del estadio son:
- Adelgazamiento del estroma corneal
- Protuberancia cónica
- Acúmulo de hierro alrededor del cono
- Cicatrices en el estroma
- Signo de Munson (distorsión del párpado inferior)
- Hidropesía (por roturas en la membrana de Descemet)
¿Cómo se diagnostica el queratocono?
El queratocono se puede diagnosticar en un examen rutinario. En la entrevista con el profesional de la salud, es importante indicarle si existe un exceso de frotación de los ojos, una bajada de la agudeza visual y cambios frecuentes en la graduación de las gafas para un mejor diagnóstico.
La clasificación del queratocono es importante para el seguimiento y elección del tratamiento. Existen varias escalas que se basan en variables como el valor del astigmatismo, la potencia, la transparencia corneal o el grosor de la córnea. En los estadios iniciales suele manifestar baja agudeza visual y diplopía monocular incluso con la mejor corrección.
¿Cuál es el tratamiento en el queratocono?
Dependiendo de la etapa en la que se encuentre el queratocono, el tratamiento podrá variar desde la compensación mediante gafas o lentes de contacto blandas en queratoconos leves, lentes de contacto permeables al gas corneales o esclerales, lentes híbridas, pasando por cross-linking, hasta el implante de anillos intraestromales o queratoplastia en los más avanzados.
El objetivo es lograr una estabilidad corneal y una mejora de la agudeza visual.
Hay que recordar que actualmente no existe cura para el queratocono y que todos los tratamientos actuales pretenden compensar el astigmatismo corneal irregular, proporcionar un refuerzo estructural a la córnea o eliminar el área afectada y sustituirla por tejido sano de un donante.
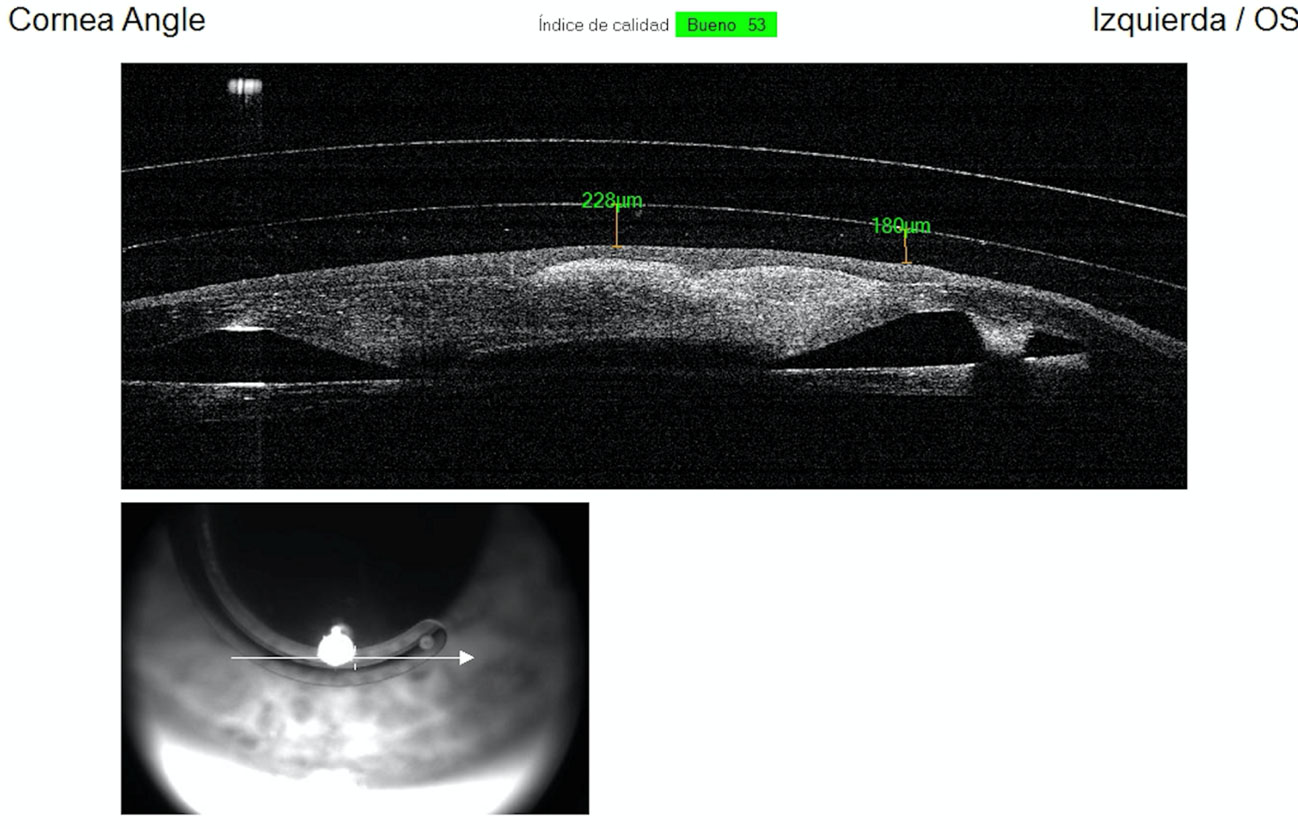
LENTES DE CONTACTO RÍGIDAS PERMEABLES A LOS GASES
Su corrección se basa en crear una superficie óptica externa más homogénea y que gracias a su adaptación disminuirá las aberraciones de alto orden. En algunos casos se puede recurrir al uso de una lente blanda debajo, sistema conocido como piggy-back, para mejorar la comodidad.
LENTES DE CONTACTO HÍBRIDAS
Se componen de una parte central semirrígida con alta permeabilidad al oxígeno y una parte blanda en la periferia que permite un mejor centrado lo que proporciona una buena agudeza visual y comodidad.
LENTES DE CONTACTO ESCLERAL
Ofrece una superficie de apoyo en la esclera, mejorando significativamente la comodidad y mejorando la calidad óptica.